代写医学类硕士论文范文:经颅磁刺激靶向小脑治疗失眠障碍的有效性与机制探索

本文是一篇医学类硕士论文,本研究设计了神经导航引导下cT BS模式靶向小脑治疗ID的探索性研究,收集患者临床信息、相关量表、T1加权结构成像与DTI数据,旨在观察cT BS治疗对失眠症状的改善效果及其对脑类淋巴系统功能的影响,揭示cT BS作用于小脑在失眠调控中的关键作用以及探讨可能的病理机制,为ID的治疗及病理机制研究提供新的思路。
1研究设计与伦理
1.1纳入标准
1)年龄18-60岁;
2)符合第五版《精神疾病诊断与统计手册》(DSM-Ⅴ)中失眠障碍的诊断标准;
3)PSQI评分>10分,汉密尔顿抑郁量表(HAMD)≤17分,汉密尔顿焦虑量表(HAMA)≤14分;
4)试验前1个月及试验期间未服用影响睡眠相关药物,如抗焦虑抑郁药、中枢兴奋性药物、麻醉镇痛药、镇静催眠药、利尿剂、糖皮质激素等;
5)可配合完成治疗及相关检查项目;6)患者及家属充分理解并自愿签署知情同意书。
1.2排除标准
1)无法配合完成治疗及各项检查;
2)存在其他类型的睡眠障碍(如与睡眠相关的运动障碍、睡眠过度或睡眠异常、睡眠呼吸暂停低通气综合征等);
3)近两年内有精神类药物或酒精依赖或滥用史;
4)试验前1个月内或试验期间计划跨时区(≥3个时区)旅行;
5)工作性质需上夜班或轮班;
6)在试验前1个月或试验期间计划进行手术治疗;7)合并甲状腺功能异常、帕金森综合征、严重感染、脑血管疾病、恶性肿瘤等疾病,伴有严重心、肝、肾等脏器功能障碍,或伴有精神障碍;
8)合并癫痫病史;
9)妊娠或哺乳期女性;
10)存在经颅磁刺激及MRI禁忌证,如体内有金属或植入设备,如心脏起搏器、脑深部刺激器等;
11)同时参与其他临床试验;
12)患者或家属撤回知情同意书。
2研究方法
2.1治疗方法
1)仪器参数:本研究所使用的是GTMEDI技术公司生产的YD-MT500型经颅磁刺激治疗仪。
2)刺激强度:受试者取舒适放松坐位,使用单脉冲模式刺激利手侧拇指运动区皮层M1区,当连续施加10次刺激脉冲时,若50%的刺激强度(即5次脉冲)可有效诱发目标肌群(拇短展肌)收缩反应,则将该阈强度值定义为静息运动阈值(Restingmotor threshold,RMT)。cT BS治疗的刺激强度设置为80%RMT。
3)神经导航定位:利用TMS神经导航系统对患者磁共振T1加权影像脑三维模型重建后定位到双侧小脑齿状核。
4)双侧小脑cT BS刺激的模式设置:30 Hz的三联脉冲以6 Hz频率持续重复发放,在33.2 s内产生共计600个脉冲,双侧小脑各交替重复刺激两组,每组间隔时间5 min,每侧小脑刺激脉冲数共计1200个,每周治疗5次,连续治疗2周,共计10次治疗。
5)双侧小脑假刺激的模式设置:YD-MT500型经颅磁刺激仪操作系统内置对照组选项,在其中设置刺激参数与研究组一致,可实现只发出声音而无刺激的操作。治疗由专人进行操作,受试者对干预措施不知情。
6)其他治疗:在试验前1个月或试验中未服用影响睡眠的药物(非处方安眠药、苯二氮卓类药物或催眠药等);维持基础疾病用药,如降压药、降糖药等。
2.2病例资料的收集
在入组时,收集患者性别、年龄、工作、失眠年限、睡眠障碍情况、既往史、家族史、匹兹堡睡眠质量指数(PSQI)、爱普沃斯嗜睡量表(ESS)、失眠严重程度指数(ISI)、汉密尔顿抑郁量表(HAMD)和汉密尔顿焦虑量表(HAMA)评分等信息。2周治疗结束后及1个月随访时再次评估PSQI、ESS、ISI、HAMA、HAMD。治疗开始前24小时内完成受试者的扩散张量成像(DTI)数据采集并计算沿血管周围间隙(ALPS)指数,治疗结束后1个月随访时再次进行DTI数据采集。
3 研究结果 ...................... 16
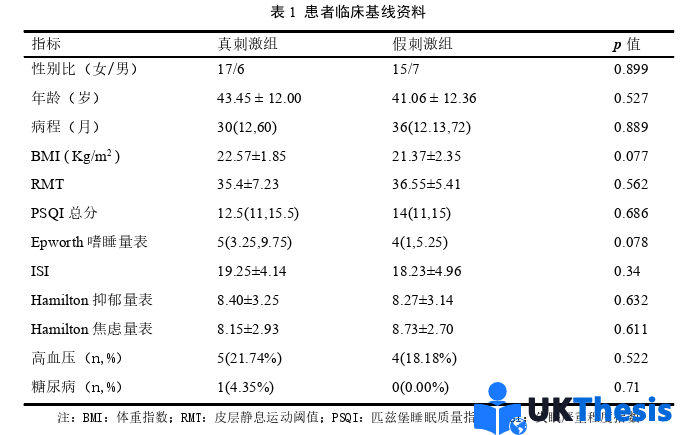
3.1 入组患者临床资料 ........................ 16
3.2 两组患者治疗前与治疗后及 1 月随访时 PSQI 评分比较 ..... 17
3.3 治疗前后PSQI各因子评分的比较 ........... 18
4 讨论 ................................. 25
5、结论 ................................ 30
4讨论
失眠是最普遍的睡眠障碍,涉及6%-10%的普通人群,尤其是女性和老年人[78],失眠对受影响个体的健康和日常生活有广泛的影响。例如,失眠障碍会增加多种躯体疾病的风险,例如心血管功能障碍[79]。失眠可表现为不同的临床特征,例如:入睡时间长、睡眠时间短、睡眠碎片化程度高,并且会导致其他躯体和心理健康问题[80,81]。失眠对情绪调节产生负面影响,在精神障碍中很常见,它可能预先存在,或由精神障碍和/或精神药物(如选择性5-羟色胺再摄取抑制剂)的睡眠干扰作用引起[82]。研究表明失眠障碍的治疗,无论是单独治疗还是与针对精神障碍的疗法联合治疗,不仅可以改善睡眠,还可以改善应激性创伤心理障碍、焦虑和抑郁等白天症状(尤其是在临床人群中),并提高抑郁症缓解率[83,84]。失眠的药物治疗在实践中被广泛使用。在美国和日本,分别有近50%和90%的失眠患者选择药物治疗[85]。最常用的药物是苯二氮卓类受体激动剂,主要分为苯二氮卓类药物和非苯二氮卓类药物[86]。药物对短期治疗失眠有效,但存在依赖性、戒断症状和次日宿醉等风险[87]。CBT-I包括针对维持失眠行为的干预措施,例如睡眠限制、刺激控制、认知重构和放松,是失眠障碍的首选治疗[88]。与药物治疗相比,CBT-I促进睡眠的作用更加持久,并且没有严重的不良副作用和药物依赖风险[89]。然而CBT-I仍存在依从性差、起效慢、治疗周期长等问题。近年来,神经调控治疗因其可接受性强、不良反应小、疗程短等优点逐渐成为失眠富有潜力的治疗方式。

结论
cT BS靶向小脑可提高失眠障碍患者的睡眠质量,改善失眠,同时可改善失眠障碍患者焦虑和抑郁情绪,并可产生长期疗效。cT BS治疗可能对失眠障碍患者的大脑类淋巴系统功能未产生显著影响。类淋巴系统功能的下降可能与失眠障碍患者的嗜睡、失眠严重程度和抑郁症状的加重相关,提示脑类淋巴系统的功能变化可能在失眠症状的产生和发展中起到了重要作用,总体而言,本研究表明cT BS模式可能是治疗失眠障碍的一个有效且安全的干预手段,且其疗效具有一定的持续性和机制探索潜力。
参考文献(略)